日本版「CDC」設立法が成立 パンデミックに対応 25年度以降に設置
25年度以降に設置となればパンデミックは24年に発生する?
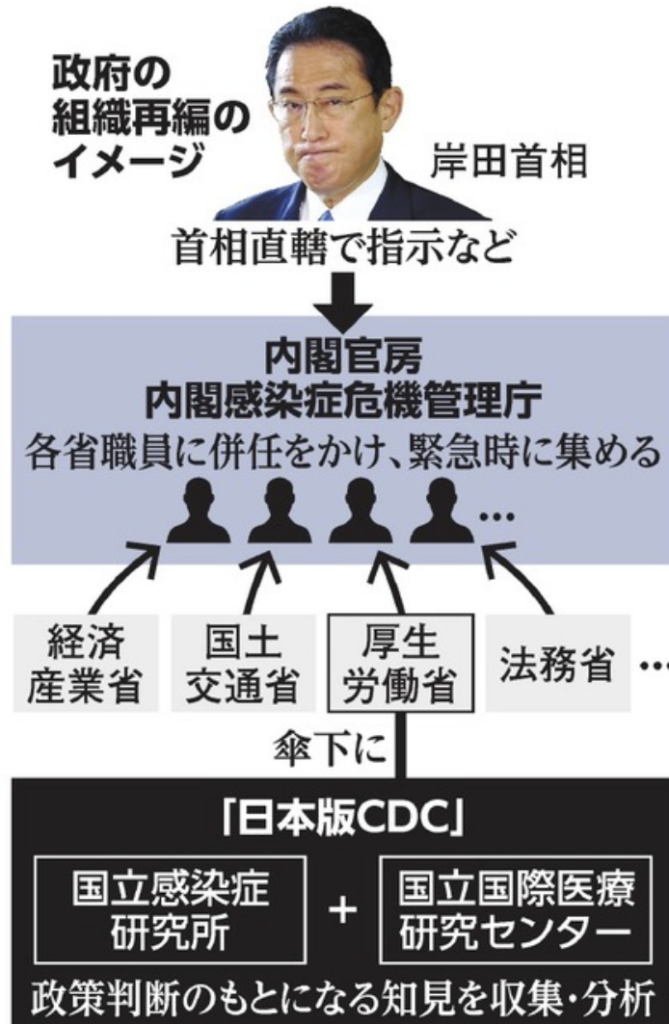
新組織は、米国で感染症対策を中心的に担う疾病対策センター(CDC)になぞらえ「日本版CDC」と言われている。二つの組織の統合により、感染症などで世界的大流行(パンデミック)が発生した時に感染症や医療に関する調査、研究、人材育成などを担い、有事の際には感染症対策の司令塔となる「内閣感染症危機管理統括庁」と連携して、科学的知見を政府の施策に反映させる。
【添島香苗】
マイコメント
日本版CDCが設置され鵜予定ですが、これについては経団連が出した提言が参考になります。
これによっておおまかに何が行われるかが予測できます。
これまでと違いかなり強い強制力を持つようです。私権制限を設け、ワクチンなどの強制接種
感染者の医療機関への強制隔離などが考えられます。
もし、24年中に憲法が改正され緊急事態条項が成立すればディストピアのような世界が顕現
するかもしれません。
政府は着々と準備を進めているようです。
司令塔機能を強化し、新たな感染症に備える
一般社団法人 日本経済団体連合会
はじめに
世界中で多くの死者を出し、社会経済活動を停滞させてきた新型コロナウイルス感染症の発生から3年が経過しようとしている。感染の波を繰り返しつつも収束が近づき、WHOが「トンネルの終わりの光が見え始めた」と表現する段階に到達している。そうしたなか、我々に求められているのは、今般のコロナ禍で得られた教訓や経験を活かして危機管理体制を強化し、将来的に発生する感染症をパンデミックにつなげない社会を構築することである。
そこで、経団連は、新型コロナウイルス感染症に関するこれまでの取組みを踏まえ#1、新たな感染症への備えに向けて、以下のとおり提言する。
Ⅰ.統括庁を軸にした政府司令塔機能の強化
今般のコロナ禍において、わが国は、様々な困難に直面しつつも、関係者の努力により人口当たりの感染者数や死亡者数を諸外国に比べて低く抑えることに成功している。この間、医療従事者をはじめとするエッセンシャルワーカーや、対応に関わったすべての関係者の努力に心から敬意を表する。
その一方で、感染症対策に係る司令塔の機能不全と関係機関の縦割りの弊害が強く顕在化したという事実から目を背けてはならない。感染症への対応を行う医療提供体制が不十分かつ、医療従事者や公衆衛生に係る人材が不足するなか、事前の備えも不十分な状況で、政府の関係機関間、国と地方間の連携が円滑に進まなかったため、限られた資源の配分、情報の集約や統合管理・分析が機能しなかった。さらに、感染症対策の政策プロセスや役割分担が決まっていなかったために、政府の意思決定の遅れや国民への説明不足も浮き彫りとなった。また、実行した政策の効果の検証やフォローアップもできていなかった。
そうした反省を踏まえ、政府は次の感染症危機に備えるための対応策として、内閣官房への「内閣感染症危機管理統括庁(仮称)」(以下、「統括庁」)の設置、厚生労働省健康局への「感染症対策部(仮称、以下「感染症対策部」)」の設置、国立感染症研究所と国立国際医療研究センターを統合した新たな専門家組織(以下、「日本版CDC#2」)の創設等を表明した#3。以下では、新たな組織を中心とした政府の司令塔機能強化についての期待と課題を述べる。
(1) 司令塔機能の実装(調整機能、人材育成、権限の規定、国際連携)
縦割りの弊害を打破し、将来の感染症の流行に対処するための司令塔として、統括庁に対する経済界の期待は大きい。統括庁は、現場で対策に従事する保健所や医療機関、多くのエッセンシャルワーカーが十分に力を発揮できるよう、必要な人材や資金・設備を確保すべきである。
統括庁は司令塔として、日本版CDCからの公衆衛生、医学等の観点からの知見の提供や助言を受け、効果的な感染症の予防・拡大防止・抑制対策を講じる機能と同時に、経済学、法学、社会科学等の専門家の知見を集約し、社会経済活動への影響を最小限に抑えるための調整機能をも一元的に果たすべきである。そのような機能を果たす統括庁の職員については、外部からの専門人材の登用も含め、長期的な視点に立ったキャリア形成によって、科学的知見を活用し政策立案を行う感染症対策のエキスパートを育成していく必要がある。
日本版CDCおよび感染症対策部を含む関係行政機関は、緊急時には統括庁の統合指揮の下で運営されなければならない。平時においても、統括庁が実効的な司令塔機能を果たすべく、必要な権限(例:勧告権#4)を持つべきである。また、地方自治体との関係では、緊急時には国が各地方自治体に対し必要な措置を講ずるよう直接的な強い指示を出せるようにするとともに、統括庁と日本版CDC、地方自治体の各々の役割と責任を明確にすることが重要である。
感染症対策に係る国際協調を行うため、統括庁および日本版CDCは、WHO等の国際機関や米国や欧州のCDCをはじめとした各国の感染症対策の司令塔とも情報や知見を共有し、連携することが重要である。
(2) 感染症対策に係る環境整備
感染症発生前の平時から緊急時において、統括庁は、必要なさまざまな施策を迅速かつ柔軟に講ずる、あるいは関係行政機関等に対策を指示したり調整したりすることができる体制が必要である。以下、具体的な施策ごとに必要な環境整備について述べる。
① 必要物資の確保
タミフルなどの医薬品、医療用ガウンやマスク、抗原定性検査キット、人工呼吸器、酸素濃縮装置等の医療物資について、感染症の拡大等による急激な需要拡大に備え、平時からサプライチェーンの実態把握を行うとともに、政府による十分なインセンティブ・公的支援の下で強靭化を推進し、必要物資の戦略的備蓄を進めることが必須である。
また、国内での医療物資の増産に際し、工場の移設・新設に関して様々な手続が必要となっている。緊急時には必要物資の迅速な供給のため、柔軟な規制対応を求めたい。
政府は、法改正により、医薬品、医療機器等の確保のため、緊急時に国から事業者への生産要請・指示等をできる枠組みの整備を進めている。措置の必要性を否定するものではないが、官民の意思疎通を円滑にし、緊急時に事業者の事業活動を過度に圧迫したり、実現困難な増産要請をしたりすることのないよう、予め体制を整備すべきである。併せて、平時から事業状況の報告を求める枠組みについても、事業者に無用の負担を課すことのないようにすべきである。
緊急時に効果的な対策を講ずるためには、医療機関における必要物資の確保状況等を平時から把握しておくことが不可欠となる。「医療機関等情報支援システム(G-MIS:Gathering Medical Information System)」#5の有用性について評価・検証を行い、将来の感染症に備え、必要があれば充実を図るべきである。
② 医療機関と患者の受け入れのミスマッチの解消
感染拡大期においては、医療機関と患者の受け入れのミスマッチが課題となった。先般、政府が閣議決定した感染症法改正案#6には、都道府県と特別な協定#7を締結した医療機関に対し、経営の自律性を制限して、流行初期の初動対応を求めるとともに、財政的な支援を行う仕組み#8が盛り込まれている。
上記協定に基づく措置を感染症発生・まん延時に迅速かつ確実に稼働させるためにも、協定の実効的な体制を平時から確保するとともに、履行状況のレビューを徹底することが不可欠である。
③ 水際対策の意思決定の迅速化
政府は、2022年10月11日以降における観光目的の短期間の滞在の新規入国の許可、入国者数の上限撤廃等、水際対策の大幅な緩和を決定した#9が、諸外国の水際対策の緩和時期と比較すると意思決定が大幅に遅れたことは否めない。今般の水際対策について、感染拡大の抑止効果、実施のタイミングや意思決定体制、日本の経済社会に与えた損失等についての評価・検証を行い、今後の感染症に対し、望ましい対策を迅速に決定できるようにすることが重要である。とりわけ、課題となった省庁間の連携、対策の助言を行う専門家と政府との連携の見直しは喫緊の課題である。
④ ワクチン接種の拡大
今回の新型コロナウイルス感染症対策においては、必要なワクチンや資材の調達・確保、自治体等接種主体への供給、接種の担い手の確保、さらには接種券の交付や接種の優先順位、接種の予約などを巡って、混乱が生じた。急速な感染拡大期において十分なスピードをもって混乱なく接種を進めることができるよう、緊急時を想定した接種の担い手の確保方策や、市町村単位での平時の接種とは別枠での国や都道府県等による集団接種や職域接種等を含めた緊急時の接種拡大に関する仕組みをあらかじめ整備しておく必要がある。
⑤ 国民への情報提供の充実
国民や事業者に対する情報伝達や対策の周知、理解促進は政府の重要な役割であり、統括庁は、感染症対策に関わる情報を一元的に集約し、感染症対策に役立てるとともに、プライバシーに配慮しつつ、専門家のサポートを受け、信頼性の高い情報を国民にタイムリーにわかりやすい形で発信すべきである。国民の不安にこたえる「リスクコミュニケーション」、起きてしまったことへの国民の恐怖を鎮める「クライシスコミュニケーション」を行うには、広報専門官を統括庁に設置し、平時から訓練しておくことが必要である。
Ⅱ.日本版CDCを軸にした研究開発の促進
日本版CDCが、わが国の感染症対策を科学的知見によって支える組織としての役割を果たすため、調査・分析・研究を支える高度な事務局機能、政府から独立した立場で科学的な助言ができる位置づけとともに、日本版CDCを中心とした感染症対策に係る組織、人材のネットワークが必要である。異なる組織形態、沿革、役割を担う二つの組織の統合によって、その機能や役割が損なわれることがあってはならない。以下、期待される役割や組織創設に向けた課題を述べる。
(1) 公衆衛生・感染症対策のサポート
日本版CDCは、政府がエビデンスベースによる感染症対策を実行するために必要な公衆衛生、感染症、臨床現場等のデータを、官民の大学・関係組織、専門家から一元的に収集・分析、リスク評価を行い、科学的見地に基づいて政府の意思決定や国民への説明をサポートすることが期待される。そのためには、平時からの感染症関係人材のネットワークを構築しておく必要がある。また、効率的かつ効果的な感染症対策に資するよう、データの収集・分析に係る体制整備、データの標準化、利活用に係る法制度整備、データ分析に係る人材の育成等も同時に推進すべきである。併せて、平時、緊急時における感染症対策の専門家の現場への派遣や、災害派遣医療チーム(DMAT)や感染症等対応人材(IHEAT)等に対する研修、公衆衛生、医学等の専門家の人材育成等を通じた政府の公衆衛生・感染症対策のサポートも重要な役割である。
(2) 研究開発・生産基盤の確保
先進諸国におけるワクチンや治療薬の前例のない早期開発と迅速な上市が、今般のパンデミックの抑制に大きく貢献した。しかしながら、わが国では新型コロナウイルス感染症に有効なワクチンを未だ開発することができておらず、治療薬についても開発・上市が遅れている。新たな感染症への備えとして、日本版CDCを軸にワクチンや治療薬の研究開発・生産の基盤#10を国内に確保することは極めて重要である。
ワクチンや治療薬の開発においては事業者の果たす役割が大きい一方、新興感染症がいつ、どこで、どの病原体から起こるか分からないなか、巨額の投資を行うことは困難である。日本版CDCには、専門的な見地から次のパンデミックに向けてのリスクを同定し、その対策に必要となる治療薬やワクチンの研究開発の方向性を示す役割が期待される。政府は事業者との適切な役割分担のもと#11、日本版CDCによって特定された重点分野についての研究開発を推進するとともに、ハイリスクな一方でインパクトの大きい研究開発にも積極的に資金支援し#12、新たな技術を育成すべきである。併せて政府が事業者からの一定の調達を保証することにより、産業基盤の安定化を図るべきである。
また、米国等では、大学やベンチャー企業が創出したシーズを製薬企業が買って実用化につなげるエコシステムが確立しており、近年の新薬の多くはベンチャー発となっている#13。わが国においても、大学等の優れた研究成果や創薬シーズを実用化につなげるため、いつ起こるか分からない次の感染症に備えて、創薬ベンチャーへの育成・支援を行い、創薬ベンチャーエコシステム全体の底上げを図るべきである。なお、有望なシーズを創出しても、適切なタイミングで患者の手に届かないことには意味がない#14。今般、医薬品やワクチンについての緊急承認手続も整備されたが、さらなる承認プロセスの合理化、効率化が必要である。
わが国も参画するGaviワクチンアライアンス#15等の国際的な枠組みの役割も重要であり、わが国としても、そうした枠組みを活かした国際協力とともに、国産ワクチンの供給先の一つとして、ワクチンの資金調達及び供給調整を行うCOVAXファシリティを含めたGaviの共同購入を視野に入れた研究開発の推進を行うべきである。
(3) 戦略的研究開発予算の確保
わが国では、感染症分野の研究開発に関する予算が継続的に確保されてこなかった。国は、一貫性を持った投資を行うべく、省庁横断的かつ長期にわたる感染症分野の戦略的予算を確保し、国立研究開発法人、大学、事業者等が行う研究開発への資金配分や実用化の支援等を行うことが重要である。その際、統括庁は、感染症対策への投資に対する広報活動を積極的に実施し、国民の理解醸成も同時に図るべきである。
Ⅲ.次なる感染症に備えた体制整備
次なる感染症に備えるため、既存の法制度や措置の見直し、司令塔の組織運営の体制整備とともに、現在の医療提供体制のDXが必要になる。
(1) 感染拡大への対応の見直し
感染拡大への対応として、緊急事態宣言やまん延防止等重点措置の下で政府が国民や医療機関への要請、水際対策、ワクチン接種等を実施してきたなかで、いくつかの課題が浮き彫りになっている。
① 私権制限のあり方の見直し
感染症の拡大時には、移動の自由、営業の自由などの私権を制限することによってさらなる感染拡大を防ぐことが必要となる場合もある。今般のコロナ禍においても、公共の福祉、感染症法上の「公衆衛生の向上」の要請、医療提供体制の逼迫を背景として、緊急事態宣言やまん延防止等重点措置の下、市民の外出自粛や飲食店等の営業時間短縮などの政策が、場合によっては制裁を伴なう「要請」として行われた。憲法が国民に保障する権利を制限することの意味は大きく、国民の納得感と安心感を得ることが不可欠である。したがって、私権制限のあり方や、その発動要件については、制限の必要性と期待される効果等をエビデンスベースで議論したうえで決定されなければならない。また、私権制限を行った場合には、その妥当性や効果について事後に検証する仕組みを設けることが重要である。
② 感染症対策に関する法制度の整備
感染拡大への対応は、感染症法、新型インフルエンザ等対策特別措置法、検疫法、予防接種法を根拠として行われてきた。しかしながら、それらの法の運用にあたっては、急を要する事態であったが故に、行政措置の必要性や相当性、安全確保や個人の尊重といった視点に基づく十分な議論がなされなかった可能性がある。政府の施策の実効性や信頼性を高め、効果的な感染症対策を実施していくため、今般のコロナ禍において講じられた対策の内容や決定プロセスが合理的なものであったかについて検証し、必要に応じた法整備を行うべきである。
(2) 組織運営の体制整備(ICS、EOCの導入)
統括庁、日本版CDC、感染症対策部は、活動目標や各組織・人が持つ権限の明確化、多・異種機関間での連携促進等によって災害対応・危機管理をより円滑に進めることが可能となるよう、緊急時における指揮調整システムとして米国で標準化され、政府機関等で採用されているIncident Command System(ICS)#16に倣った組織を、それぞれの地域・現場の実情にあわせて構築すべきである。組織が円滑に機能するよう、ICS内の役割に応じて必要な知識習得や訓練を修了した者が取得できる資格認証制度を政府が整備、推奨することも危機管理人材を増やすうえで重要である。
ソフトとしてのICSに加え、災害対応、危機管理全般にも活用することを視野に、ハードとしてのEmergency Operation Center(EOC)を統括庁に導入すべきである。新型インフルエンザ特別措置法に基づいて設置され、基本的対処方針の策定や関係者間の総合調整に従事する新型コロナウイルス感染症対策本部は、常設の機関でないため、事務局は臨時の執務環境に臨時の設備を持ち込んで執務することを余儀なくされた。非常時に関係機関間をつなぐネットワークの整備なども不可欠である。
(3) 医療DXの推進
感染症の流行状況を迅速・的確に把握し、医療サービスを効率的に提供するためには、医療DXを進めることが重要であり、平時から取組みを推進する必要がある。
① 医療DXによる国民の健康増進と医療の効率化
国民の健康増進や医療の効率化のために、マイナンバーカードの健康保険証としての利用(オンライン資格確認)を進め#17、個人がマイナポータルで自身の健康・医療情報を閲覧・取得できるようにするとともに、当該健康・医療情報について、民間事業者のPHR(パーソナルヘルスレコード)サービスなどの仕組みと連携し、個人が医療情報を利活用し易い環境を整備することが重要である。また、希望者への速やかなワクチン接種の実現のため、ワクチン接種記録を含む健康・医療情報を、マイナンバーをキーとして国が一元的に管理し、個人の重症化リスクや感染拡大状況に応じて、国民への受診勧奨等を行えるようにすることが重要である。政府には、医療データのデジタル化・標準化を引き続き推進するとともに、必要なときに必要な医療情報を関係機関間で共有・交換ができる全国的なプラットフォームである「全国医療情報プラットフォーム」の一刻も早い構築を求めたい。医療機関においても、政府の施策を積極的に取り入れ、診療前後の窓口業務や医療事務のDXを進めることにより、医師が診療に集中できる環境を整えるべきである。
② 感染者の情報収集・集計・連携の効率化
感染者の情報に関する関係機関での情報共有ならびに保健所の業務負担の軽減を目的として、新型コロナウイルス感染者等情報把握・管理支援システム(HER-SYS:Health Center Real-time information-sharing System on COVID-19)が整備されたものの、項目の多さから入力に手間と時間がかかることや、システムの不具合が頻発したことなどにより、ファクシミリの利用を継続している現場もある。HER-SYSが有効活用されていないことの教訓を活かし、医療機関や保健所と国・都道府県等の間で感染者の情報収集・集計・連携を効率的に行うための情報システムの整備が必要である。
③ オンライン診療の普及
感染伝播力の高い感染症のまん延を防ぎながら診療を継続するためには、オンライン診療の活用が有効である。コロナ禍において、「オンライン診療の適切な実施に関する指針」が改訂され、初診からのオンライン診療が制度化されるなど、実施要件が緩和されており、今後、一層の利用拡大を期待したい。政府においては、コロナ禍におけるオンライン診療活用の経験なども活かし、オンライン診療に関する国民の理解醸成を進めるとともに、医療機関もオンライン診療に積極的に対応し、将来の感染症に備えるべきである。併せて、対面診療とオンライン診療とで得られる医学的情報の差異を埋めていくために、オンライン診療初診前のいわゆる診療前相談において、健康・医療データの活用を進めることも重要である。
おわりに
様々な課題を突き付けたコロナ禍を乗り越えつつある今、今回の教訓を次の感染症に活かすことが重要である。講じた対策についても事後のフォローアップを踏まえ、平時においても効果的なものは、恒久化すべきである。まずは政府において、新たな感染症に備え、統括庁を中心に縦割りを排し、産官学を巻き込んだ危機管理体制を構築すべきである。
政府の発表では、統括庁の設置は2023年度中、感染症対策部の設置は2024年度、日本版CDCの創設は2025年度以降とされているが、次の感染症が我々に十分な準備時間を与えてくれるとは限らない。強い危機感をもって、一刻も早い関連法案の成立と、前倒しでの体制整備を求めたい。
→https://www.keidanren.or.jp/policy/2022/097_honbun.html




コメント